Подсетимо се укратко да је инсулин есенцијални хормон који омогућава пролаз глукозе из крви у ћелије, спречавајући њену концентрацију у крви (гликемију) да се повећа превисоко. Не треба свим ћелијама тела инсулин да апсорбује глукозу; "хормон, међутим, неопходан је за мишићно и масно ткиво, које само чини око 60% телесне масе.
Као одговор на инсулинску резистенцију, тело успоставља компензацијски механизам заснован на повећаном ослобађању инсулина; у тим случајевима говоримо о хиперинсулинемији, односно високом нивоу хормона у крви. Ако је у почетним фазама ова компензација у стању да одржи глукозу у крви на нормалном нивоу (еугликемија), у напредној фази ћелије панкреаса одговорне за производњу инсулина нису у стању да прилагоде његову синтезу; резултат је повећање глукозе у крви после оброка.

Коначно, у пуној фази, даље смањење концентрације инсулина у плазми - услед прогресивне исцрпљености бета -ћелија панкреаса - одређује почетак хипергликемије чак и у условима поста.
Стога није изненађујуће да је инсулинска резистенција често предворје дијабетеса.
Да би се разумели биолошки разлози који стоје иза ове негативне еволуције, потребно је имати довољно знања о регулаторним механизмима гликемије и о хормонима који у њој учествују. Укратко, инсулинска резистенција одређује:
- повећање хидролизе триглицерида у масном ткиву, са повећањем масних киселина у плазми;
- смањење уноса глукозе у мишиће, са последичним смањењем наслага гликогена;
- већа синтеза глукозе у јетри као одговор на „повећану концентрацију масних киселина у крви и нестанак процеса који је инхибирају; последично долази до повећања нивоа гликемије наташте.
- верује се да компензациона хиперинсулинемија чини бета-ћелију неспособном да активира све оне молекуларне механизме неопходне за њено правилно функционисање и нормално преживљавање.Смањива функционалност ћелија панкреаса одговорних за синтезу инсулина отвара врата дијабетес мелитусу типа ИИ.
Мишићно ткиво представља главно место периферне инсулинске резистенције; међутим, током физичке активности ово ткиво губи зависност од инсулина, а глукоза може ући у мишићне ћелије чак и у присуству нарочито ниског нивоа инсулина.
, кортизол и глукагон, способни да антагонизирају деловање инсулина, до тачке одређивања инсулинске резистенције када је присутна у вишку (као што се типично јавља код Цусхинговог синдрома).
Начини на које се ови хормони супротстављају инсулину су најразличитији: на пример, могу деловати на инсулинске рецепторе смањењем њиховог броја (ово је случај ГХ) или на трансдукцију сигнала калемљеног везом инсулин-рецептор ( неопходна за регулисање ћелијског одговора) .Ова последња биолошка акција састоји се у прерасподели транспортера глукозе ГЛУТ4 * из унутарћелијског одељка у плазма мембрану; све ово омогућава повећање снабдевања глукозом.Чак и егзогено снабдевање овим хормонима (на пример кортизон или хормон раста) може одредити инсулинску резистенцију. Могу постојати и генетски узроци узроковани мутацијама рецептора инсулина. У већини случајева, међутим, узроци инсулинске резистенције нису јасно утврдиви.
Поред неизбежне наследне компоненте, у већини случајева инсулинска резистенција погађа људе погођене болестима и стањима као што су хипертензија, гојазност (нарочито андроидна или абдоминална), трудноћу, масну јетру, метаболички синдром, употребу анаболичких стероида, атеросклерозу, синдром полицистичних јајника, хиперандрогенизам и дислипидемија (високе вредности тиглицерида и ЛДЛ холестерола повезане са смањеном количином ХДЛ холестерола). Ова стања, повезана са неизбежном генетском компонентом, такође представљају могуће узроке / последице резистенције на инсулин и важна су за његова дијагноза.
.
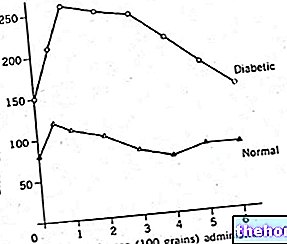
Понекад се користи и класична гликемијска крива, која у присуству инсулинске резистенције представља релативно нормалан тренд, само да би - после неколико сати - показала брзи пад гликемије (због хиперинсулинемије).
. Корисна су и помагала која могу смањити или успорити цревну апсорпцију шећера (акарбоза и суплементи влакана, попут глукоманана и псилијума). Неки лекови који се користе у лечењу дијабетеса, попут метформина, такође су се показали ефикасним у лечењу " инсулинска резистенција; међутим, веома је важно интервенисати пре свега у исхрану и ниво физичке активности, прибегавајући терапији лековима само када промене начина живота нису довољне.* Ћелије мишића и масног ткива "апсорбују" глукозу у крви кроз мембрану плазме. То је процес олакшане дифузије коју изводи породица транспортера глукозе, делимично присутна конститутивно на ћелијској површини (ГЛУТ1), а делимично премештена на мембрану као одговор на различите стимулусе (ГЛУТ4). Међу овим стимулусима, најмоћнији и познатији је инсулин.



















-e-bpco.jpg)
